Psoriasis ist eine der häufigsten Hauterkrankungen, einer von hundert Einwohnern leidet daran.
Psoriasis ist eine Krankheit, für deren Entwicklung mehrere Faktoren gleichzeitig wichtig sind: von erblicher Veranlagung (Psoriasis bei Verwandten) bis zu Funktionsstörungen der Nerven-, endokrinen, Immun- und anderen Faktoren.
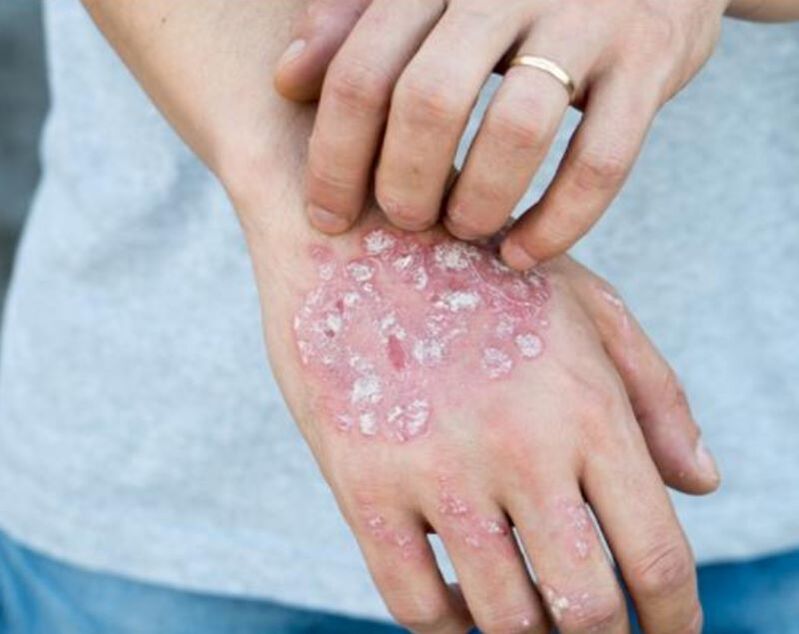
Die Gründe
Die Ursachen der Psoriasis sind nicht vollständig verstanden.
Das Prinzip des Krankheitsmechanismus besteht darin, die Teilung der Hautzellen zu stören, was eine Autoimmunreaktion hervorruft (Autoimmunreaktion: tritt im Körper auf, hängt nicht von externen Bedrohungen ab).
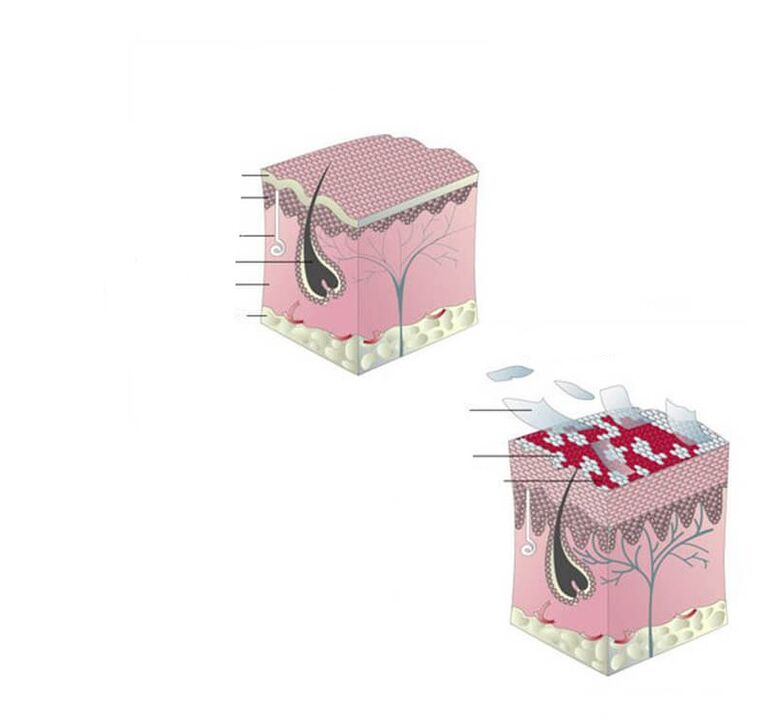
Die oberste Hautschicht (Epidermis) besteht hauptsächlich aus Keratinozyten, Zellen, die Keratin produzieren. Keratin ist ein Protein, dessen Eigenschaften es ihm ermöglichen, die Schutzfunktion der Haut zu erfüllen. Keratinozyten bilden sich in den tiefen Schichten der Epidermis und bewegen sich langsam an ihre Oberfläche. Während der Bewegung reifen sie und erwerben neue Eigenschaften.
Am Ende ihrer "Reifung" bilden Keratinozyten ein Stratum Corneum auf der Hautoberfläche. Dann sterben die keratinisierten Zellen ab und blättern von den lebenden ab, so dass der Lebensweg der Keratinozyten endet. Dies sorgt für eine kontinuierliche Erneuerung der Haut.
Der normale Weg der Keratinozyten von der tiefen Schicht zur Oberfläche dauert einen Monat. Bei Psoriasis verkürzt sich die Lebensdauer auf mehrere Tage, was zu schuppigen Psoriasis-Herden führt, da die Haut keine Zeit hat, keratinisierte Zellen loszuwerden.
Wenn sie auftreten, werden Psoriasis-Plaques oft von Juckreiz und Rötung begleitet. Dies weist auf eine Autoimmunreaktion in den tiefen Hautschichten hin, die zu einer Schwellung der dicken Hautschicht (Dermis) führt. Die Dermis enthält Blut und Lymphgefäße.
Es ist nicht sicher, warum der Keratinozytenbildungsprozess beschleunigt wird, aber es ist bekannt, dass ein erblicher Faktor eine Rolle spielt.
Die Entwicklung einer häufigen Psoriasis kann beginnen aufgrund von:
- mentales Trauma und ständige Stresszustände;
- Schädigung der Haut;
- übertragene Infektionskrankheit;
- einige Medikamente einnehmen;
- hormonelle Störungen;
- allergische Reaktionen (typische Allergene: Zitrusfrüchte, Eier, Schokolade);
- Alkoholvergiftung;
- Klimawandel.
Die Psoriasis-Triade ist ein charakteristisches Symptom der Krankheit, die auftritt, wenn die Haut abgekratzt wird.
Stearinfleck(Erhöhte Abschuppung nach dem Schaben, wodurch die Oberfläche der Papeln wie ein zerquetschter Tropfen Stearin aussieht).
Wärmefilm(das Aussehen nach vollständiger Entfernung der Schuppen von einer nassen, dünnen, glänzenden, durchscheinenden Oberfläche).
Punktblutung(das Auftreten von Blutstropfen, die nicht miteinander verschmelzen).
Was passiert mit der Haut bei Psoriasis?
Bei Psoriasis wird die Struktur der Haut verändert, die Epidermis wird dünner, die Prozesse der Verhornung der Haut (Akkumulation des Proteins Keratin) werden unterbrochen und einige Schichten der normalen Epidermis verschwinden. Im nächsten Stadium der Krankheit finden sich Gruppen von Zellen, die für die Entzündung verantwortlich sind, im schützenden oberflächlichen Stratum Corneum der Epidermis und im Bereich der Parakeratose um die erweiterten Hautgefäße.
Auf der Hautoberfläche erscheinen charakteristische Plaques und Schuppen.
Psoriasis ist nicht nur eine häufige Krankheit, sie hat viele Manifestationen und maskiert sich sogar als andere Krankheiten.
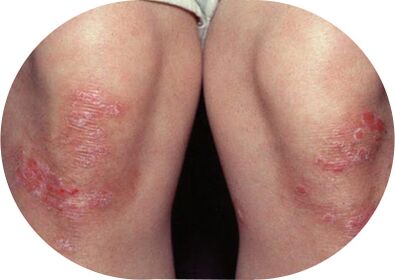
Lokalisierungsstellen für Psoriasis:
- Ellbogen und Knie;
- Kreuzbein und Lende;
- Kopfhaut (seborrhoische Psoriasis);
- Flexionsflächen und Hautfalten: die Innenfläche der Ellbogen- und Kniegelenke, der Leistengegend und der Achselhöhlen, der Bereich unter der Brust (inverse Psoriasis);
- Handflächen und Oberflächen der Füße (palmar-plantare Psoriasis);
- Nagelplatte Psoriasis.
Häufige Symptome von Psoriasis
Die Hauptsymptome der Psoriasis sind:
- Psoriasis-Plaques;
- Engegefühl der betroffenen Hautpartie;
- Jucken.
Symptome nach Art der Psoriasis:
- exsudative Psoriasis (betroffene Hautpartien schälen sich ab und werden nass, auf der Oberfläche des Hautausschlags bildet sich eine gelbe Kruste);
- intertriginöse Psoriasis (häufiger bei Kindern sind die Erscheinungsherde rot, leicht schuppig, manchmal können feuchte mit Windelausschlag verwechselt werden);
- alte Psoriasis (gekennzeichnet durch große Plaques, die lange Zeit nicht verschwinden);
- Rupioid-Psoriasis (eine andere Form der chronischen Psoriasis, gekennzeichnet durch eine kegelförmige Plaque);
- guttate Psoriasis (starker Ausbruch kleiner Papeln).
Arten von Psoriasis
- Gewöhnliche Psoriasis (vulgär, Plaque);
- Generalisierte Psoriasis (generalisiert, Postulat);
- Teardrop-Psoriasis (abhängig von der Art des Hautausschlags);
- Arthropathische Psoriasis (mit Gelenkschäden);
- Andere Arten von Psoriasis (seborrhoisch und andere).
Vulgäre Psoriasis ist die häufigste Form der Krankheit.
Psoriasis beginnt mit dem Auftreten von Hautausschlägen, oft nur an wenigen, an typischen Stellen: an Ellbogen und Knien. Darüber hinaus ist der charakteristische Ort des Ausschlags der Bereich der Kopfhaut und des Rumpfes. Normalerweise besteht ein klarer Zusammenhang zwischen dem Auftreten von Hautausschlägen und der Wirkung des provozierenden Faktors.
Auslöser für Psoriasis können Stress, Hauttrauma, eine kürzlich aufgetretene Infektionskrankheit und regelmäßiger Alkoholkonsum sein.
Normalerweise tritt die Verschlimmerung der Krankheit in der kalten Jahreszeit auf; Dies ist die Winterart der Psoriasis. Der Sommertyp ist seltener. Nun sind gemischte Formen der Psoriasis zu sehen. Mit der Zeit nimmt die Anzahl der Hautausschläge zu. Sie bilden charakteristische Psoriasis-Plaques. Es wird ein Kebner-Phänomen beobachtet: das Auftreten neuer Plaques an Stellen mit Hauttrauma. In der Regel haben Patienten Plaques, die auch ohne Exazerbationen auf der Haut verbleiben.
Die Krankheit fließt zyklisch:
- Fortschreitendes Stadium (Zunahme der Anzahl von Hautausschlägen);
- Stationäres Stadium (es treten keine neuen Eruptionen auf);
- Regressionsstadium (Rückbildung von Hautausschlägen, Auftreten von Hautpartien ohne Pigment an ihrer Stelle).
Psoriasis vulgaris, Foto
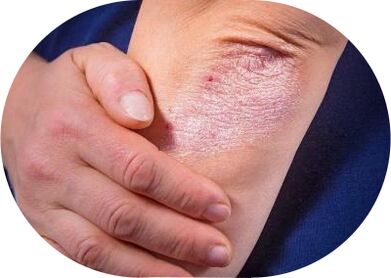
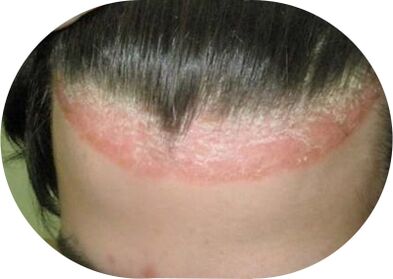
Diagnose
Bei der Diagnose von Psoriasis ist zunächst eine detaillierte Untersuchung der Haut erforderlich.
Dünne Haut, stellenweise Blutungen, lose Plaques sind Anzeichen von Psoriasis. Bei Vorliegen dieser Symptome führt der Arzt eine Reihe von diagnostischen Maßnahmen durch, um das Vorhandensein anderer Ereignisse mit ähnlichen Manifestationen auszuschließen. Für die endgültige Diagnose werden nach Bedarf Blutuntersuchungen, Abstriche und Hautbiopsien durchgeführt. Wenn die Gelenke betroffen sind, wird eine MRT verschrieben und Röntgenaufnahmen gemacht, um die Läsionen zu identifizieren.
Psoriasis vulgaris, Behandlung
Psoriasis ist eine systemische Erkrankung mit Hautmanifestationen, und es ist eine komplexe Behandlung erforderlich: sowohl lokale als auch systemische Therapie. Die Krankheit ist chronisch und die Behandlung zielt darauf ab, die Anzahl und Schwere der Exazerbationen zu verringern und einen für den Patienten akzeptablen Hautzustand zu erreichen.
Im fortschreitenden Stadium der Psoriasis werden alle aggressiven Verfahren abgebrochen: UV-Bestrahlung, Bäder. . . Es ist wichtig, dass Patienten mit Psoriasis vorsichtig und vorsichtig mit der Haut umgehen und sie nicht verletzen, um Exazerbationen und das Auftreten neuer Plaques zu vermeiden.
Diät gegen Psoriasis
Psoriasis wird oft von Lebererkrankungen begleitet, daher ist es wichtig, Alkohol, Fett, frittierte und geräucherte Lebensmittel zu vermeiden. Ebenso wichtig ist eine moderate Kohlenhydrataufnahme, da dies den pH-Wert der Haut verändert und das Risiko einer Infektion des Hautausschlags erhöht.
Prophylaxe
Bei der Vorbeugung von Psoriasis geht es darum, einen gesunden Lebensstil aufrechtzuerhalten. Dies hilft, das Auftreten anderer Krankheiten zu verhindern, da das körpereigene Immunsystem vor Stress geschützt ist und Bedrohungen von außen widerstehen kann.
Maßnahmen zur Vorbeugung von Psoriasis umfassen:
- richtige Hautpflege;
- entspannende Massage zur Verbesserung der Durchblutung;
- Bei richtiger Ernährung ist es ratsam, allergene Lebensmittel zu vermeiden und die Aufnahme von würzigen, fettigen, eingelegten, geräucherten, salzigen Lebensmitteln sowie Zitrusfrüchten auszuschließen (zu begrenzen).
- Milch-Gemüse-Diät;
- eine ausreichende Menge an Feuchtigkeit im Körper;
- Beseitigung von Alkohol und Rauchen und anderen schlechten Gewohnheiten;
- Erhöhte körperliche Aktivität;
- im Freien gehen;
- Vermeiden Sie Stresssituationen.
- Einnahme von Vitaminen der Gruppen A, B, C, D, E;
- Wählen Sie lose Kleidung aus natürlichen Materialien, die nicht reibt oder Reizungen verursacht.
Mittel zur Behandlung von Psoriasis.
Die systemische Therapie der Psoriasis zielt darauf ab, die Proliferation des Hautepithels zu reduzieren und die Verhornung von Hautzellen und Zellmembranen zu stabilisieren. Hierzu werden Präparate auf Basis von Vitamin A (Retinoiden), Zytostatika eingesetzt. Von den modernsten Behandlungen werden die sogenannten biologischen verwendet, die entzündungshemmende Substanzen neutralisieren.
Seit vielen Jahren werden UFOs eingesetzt: Behandlung mit ultravioletten Strahlen der Gruppe B (in Solarien, Strahlen der Gruppe A), die Entzündungen reduzieren und zum Tod veränderter Zellen beitragen. Die PUVA-Therapie ist die gleichzeitige Anwendung von ultravioletter Strahlung und einer speziellen Substanz, die die Empfindlichkeit der Haut dafür erhöht.
Ein wirksames Mittel gegen Psoriasis.
Die lokale Behandlung ist nicht weniger wichtig als die systemische Behandlung. Hilft bei Hautentzündungen. Medikamente werden je nach Stadium der Psoriasis verschrieben.
Progressive Phase
- Peelingsalben und Lotionen;
- hormonelle entzündungshemmende Salben mit Calcitriol;
- Weichmacher gegen Juckreiz und trockene Haut.
Stationäre Bühne
- UVB-Therapie;
- konzentrierte Peelingsalben;
- Weichmacher zur Wiederherstellung der Haut und zur Verringerung der Trockenheit.
Regressive Phase
- konzentrierte Peelingsalben;
- Weichmacher zur Wiederherstellung der Haut und zur Verringerung der Trockenheit.
Psoriasis-Creme
Cremes und Salben gegen Psoriasis haben unterschiedliche Zwecke und werden in verschiedenen Stadien der Krankheit eingesetzt, während hormonelle entzündungshemmende Cremes und Salben verwendet werden, um entzündliche Prozesse in der Haut zu stoppen. Es gibt verschiedene Klassen von Hormonen. Sie haben unterschiedliche Absorptionskapazitäten und unterschiedliche Aktivitäten. Wenn sie bei Kindern angewendet werden, versuchen sie zu vermeiden, hormonelle Medikamente auf den Gesichts- und Halsbereich, den Bereich der Hautfalten und Stellen anzuwenden, an denen die Haut dünner ist. Lokale Präparate auf Basis von Calcipotriol (einem Derivat von Vitamin D) wirken ebenfalls entzündungshemmend. Dies ist eine spätere Generation von Drogen. Sie werden derzeit während der Schwangerschaft und Stillzeit nicht angewendet.
Salicylsalbe und Salicylsäurelotion sollen Flocken von stark schuppiger Haut entfernen. Salicylsäure hat nicht nur eine Peelingwirkung, sondern erhöht auch die Wirksamkeit lokaler hormoneller Arzneimittel. Im stationären und regressiven Stadium, wenn die Entzündung weniger aktiv geworden ist, werden Mittel auf Salicylsäurebasis in einer höheren Konzentration verwendet.
Die Mittel zur Wiederherstellung der Hautstruktur und zur Beseitigung von Trockenheit werden während des gesamten Behandlungszeitraums sowie in Verbindung mit ultravioletter Bestrahlung eingesetzt, um den Juckreiz der Haut zu verringern. Sobald die Ausbrüche abgeklungen sind, tragen diese Produkte dazu bei, die Schutzeigenschaften der Haut zu erhalten und das Risiko neuer Ausbrüche zu verringern.
Eine wirksame Creme gegen Psoriasis
Der moderne Ansatz zur Pflege und Unterstützung trockener Haut basiert auf der Sättigung der Epidermis mit Feuchtigkeit und wird als Corneotherapie bezeichnet (abgeleitet von "Corneum" - Hornhaut oder Hornhautschicht der Epidermis).
Die Korneotherapie zielt darauf ab, das Stratum Corneum der Epidermis und seine Schutzfunktionen wiederherzustellen, wodurch der Zustand der Haut insgesamt verbessert werden kann. Die Arbeiten des Gründers der Korneotherapie, Albert Kligman, ermöglichten die Schaffung spezieller Mittel - Erweichungsmittel.
Wie wirken Weichmacher?
1 Stunde nach dem Auftragen der Weichmacher: - Verbessert den Hautzustand, da die Weichmacher Feuchtigkeit "zurückhalten".
6 Stunden nach dem Auftragen von Weichmachern: - Die Hautstruktur wird durch den Gehalt an speziellen restaurativen natürlichen Lipiden (Ceramiden und anderen nützlichen Fetten) wiederhergestellt.
24 Stunden nach der Anwendung von Weichmachern: - Es gibt eine klinische Verbesserung des Hautzustands aufgrund des Eindringens feuchtigkeitsspendender Komponenten in die tiefen Schichten der Epidermis und der Wiederherstellung der oberflächlichen Hautschichten (bis zu 24 Stunden ab) den Start der Anwendung).























